O que é osteoartrose (artrose)?
A osteoartrose — também chamada simplesmente de artrose ou osteoartrite — é a doença mais frequente do sistema musculoesquelético. Ela afeta as articulações, causando principalmente o desgaste gradual da cartilagem, que é o tecido que reveste as extremidades ósseas. Com o tempo, outros componentes da articulação também podem ser afetados, como os ligamentos, a membrana sinovial (que produz o líquido lubrificante) e o osso subjacente.
A cartilagem tem a função de permitir que os ossos deslizem suavemente uns sobre os outros, absorvendo impactos durante movimentos como caminhar ou pegar objetos. Quando essa estrutura se degenera, o atrito aumenta, resultando em dor, rigidez e limitação dos movimentos.
Embora possa atingir qualquer articulação, a artrose é mais comum nas mãos, coluna vertebral, joelhos e quadris. É uma condição progressiva, ou seja, tende a evoluir lentamente ao longo dos anos. É importante entender que, embora não exista cura definitiva, existem tratamentos eficazes que controlam os sintomas, retardam a progressão e permitem manter a qualidade de vida e a independência funcional.
Trata-se de uma doença crônica que atinge cerca de 15 milhões de brasileiros, segundo dados do Ministério da Saúde. Com o tratamento adequado, a maioria dos pacientes consegue realizar suas atividades diárias com conforto e mobilidade preservadas.
Efeitos da osteoartrite na articulação
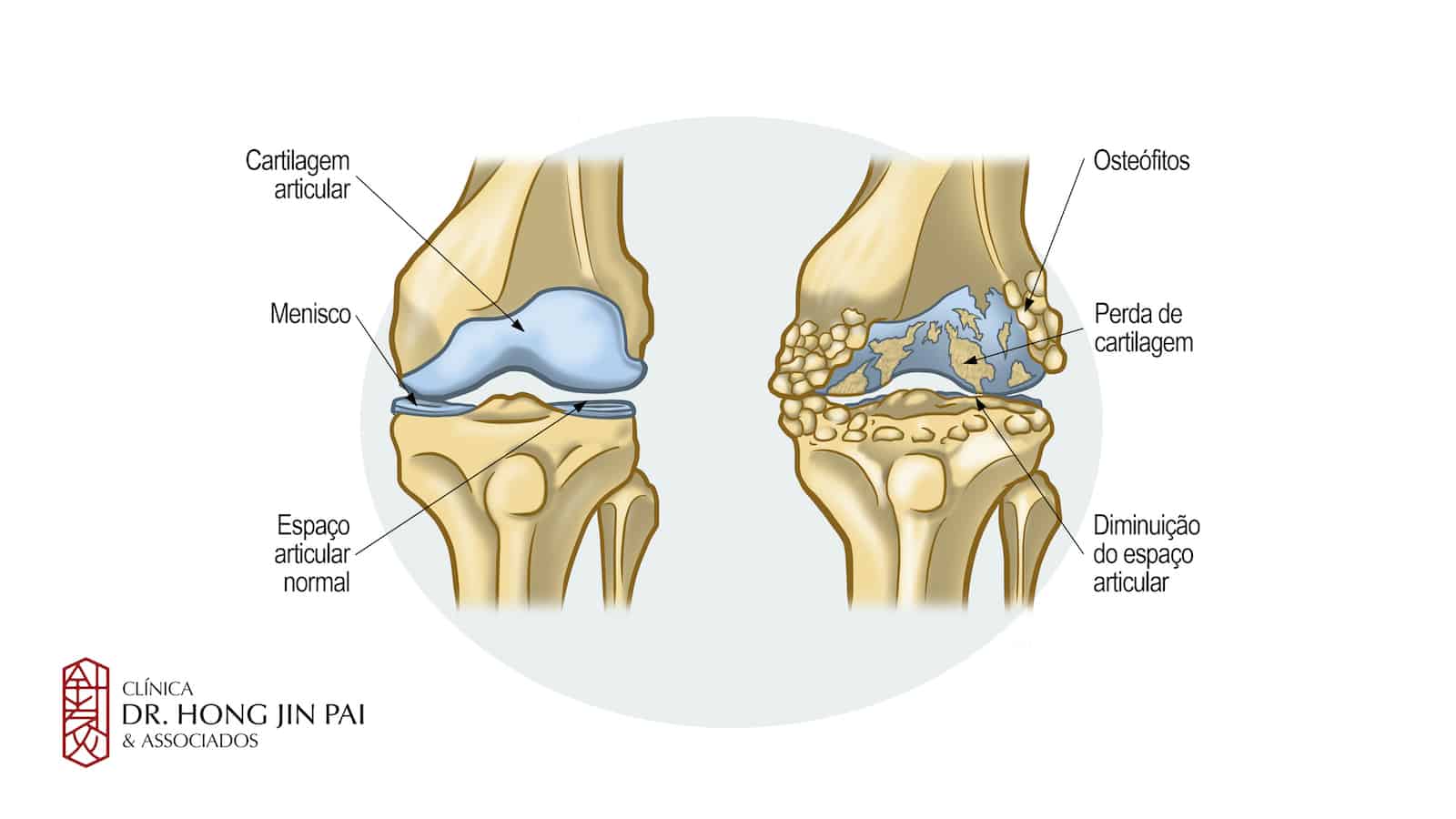
Como a artrose se desenvolve?
Em uma articulação saudável, a cartilagem — tecido firme mas flexível e liso — recobre as pontas dos ossos, funcionando como um amortecedor que permite movimentos suaves e sem dor. O líquido sinovial, produzido pela membrana que reveste a articulação, atua como lubrificante natural.
Quando a osteoartrose se instala, a cartilagem começa a perder sua elasticidade e torna-se mais áspera. Pequenas fissuras podem aparecer, reduzindo a capacidade de amortecimento de impactos.
O organismo tenta reparar esse desgaste aumentando a produção de líquido sinovial e estimulando o crescimento de novo tecido ósseo. No entanto, esse processo de reparo nem sempre é perfeito: pode ocorrer formação de osteófitos (bicos de papagaio), que são crescimentos ósseos irregulares ao redor da articulação, limitando ainda mais os movimentos.
Em estágios avançados, a cartilagem pode desgastar-se completamente em alguns pontos, fazendo com que os ossos esfreguem diretamente um no outro.
🧠 Entenda os Estágios da Artrose
Clique em cada estágio para ver como a articulação se altera:
Articulação Saudável
Cartilagem intacta, espaço articular normal, ossos com contornos regulares. Movimentos fluem sem atrito ou dor.
Quais articulações são mais atingidas?
A osteoartrose pode acometer diversas regiões do corpo, com manifestações específicas em cada local:
Mãos
A artrose das mãos apresenta forte componente hereditário. Mulheres, especialmente após a menopausa, são mais frequentemente afetadas que homens. Caracteriza-se por nodosidades nos dedos (nódulos de Bouchard e Heberden), deformidades articulares e perda de força de preensão, dificultando tarefas como abrir potes ou segurar objetos pequenos.
Joelhos (Gonartrose)
Entre as mais incapacitantes. Os sintomas incluem dor ao subir ou descer escadas, rigidez após períodos de repouso, inchaço (edema articular) e sensação de instabilidade ou “travamento”. Em casos avançados, pode haver deformidade em “joelho em O” ou “joelho em X”, alterando a marcha e aumentando o risco de quedas.
Quadril (Coxartrose)
A dor pode irradia-se para a virilha, glúteos ou parte interna da coxa (inguinal). Limita rotações e movimentos de flexão, dificultando atividades como calçar sapatos, cortar unhas dos pés ou atravessar as pernas. A marcha torna-se antálgica (compensatória) para evitar o desconforto.
Coluna Vertebral (Espondilose)
Pode afetar o pescoço (cervicalgia) ou a região lombar (lombalgia). Além da dor local, pode causar compressão de raízes nervosas, resultando em dor irradiada para braços ou pernas (ciática ou braquialgia), formigamentos (parestesias) ou fraqueza muscular.
Osteoartrose na coluna
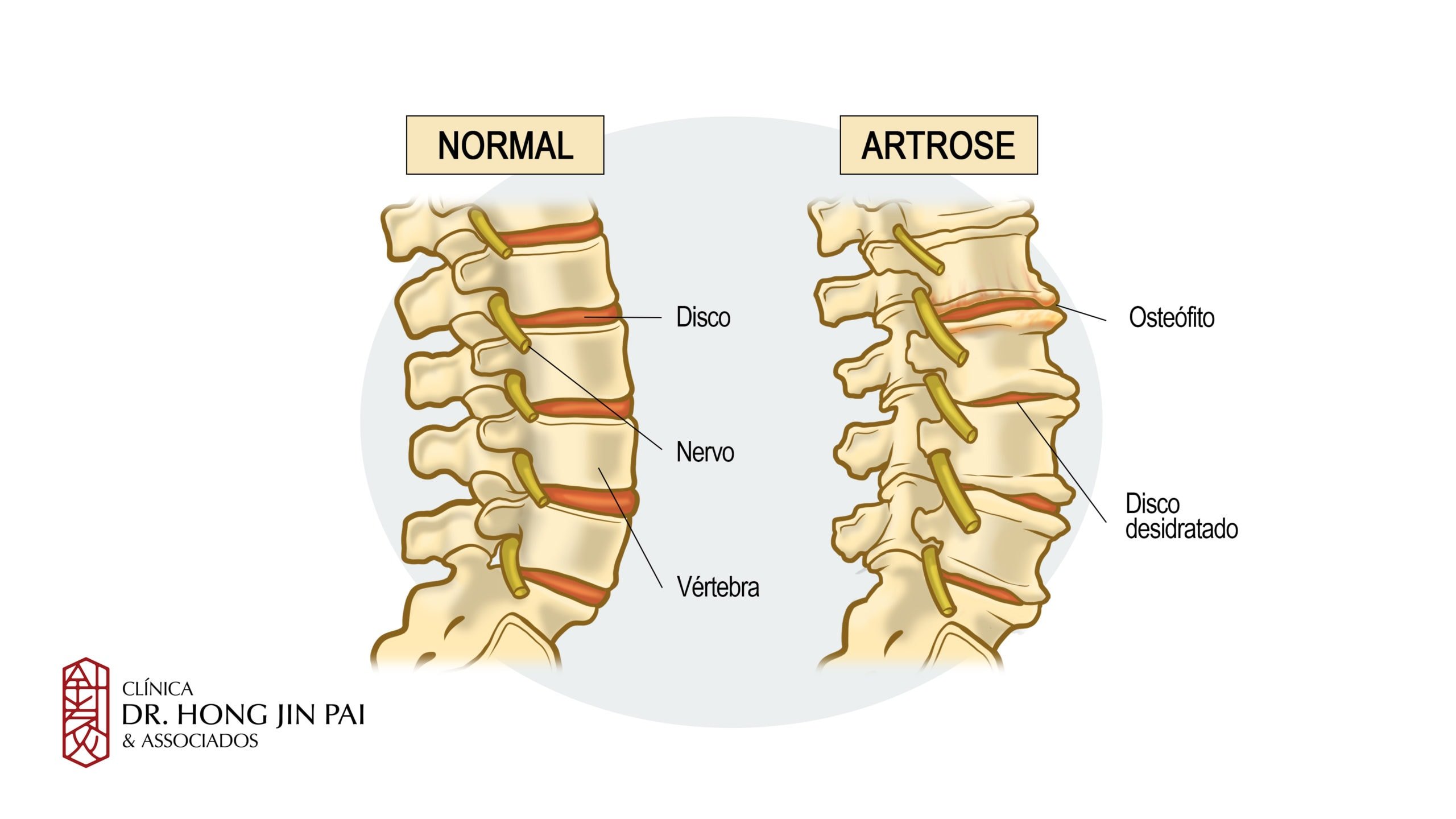
Artrose Primária vs. Artrose Secundária
A classificação da osteoartrose ajuda a entender suas causas e orientar o tratamento mais adequado:
Artrose Primária (Idiopática)
Desenvolve-se sem causa específica identificável, geralmente relacionada ao envelhecimento natural e ao desgaste mecânico acumulado ao longo dos anos. Ocorre quando a capacidade de reparo da cartilagem torna-se insuficiente para compensar o estresse articular diário.
Fatores como genética (predisposição familiar), alterações hormonais (especialmente na pós-menopausa) e idade avançada são os principais determinantes. A degradação do colágeno e da proteoglicanas (proteínas que mantêm a cartilagem hidratada) acelera-se, levando à perda de elasticidade e resistência.
Em fases avançadas, pode haver contato direto entre as superfícies ósseas, causando dor intensa. O organismo tenta estabilizar a área formando osteófitos (espículas ósseas), conhecidos popularmente como bicos de papagaio quando localizados na coluna.
Artrose Secundária
Resulta de condições preexistentes que aceleram o desgaste articular. Entre as causas estão:
- Traumatismos: Fraturas intra-articulares, lesões ligamentares (como rompimento de cruzados no joelho) ou impactos repetitivos
- Deformidades congênitas: Desalinhamentos ósseos desde o nascimento que alteram a biomecânica
- Doenças metabólicas: Obesidade (sobrecarga mecânica e inflamação de baixo grau), diabetes mellitus, hemocromatose (excesso de ferro), acromegalia
- Outras artrites: Gota (artrite gotosa) ou artrite reumatoide que danificam previamente a cartilagem
- Neuropatias: Doenças que causam perda de sensibilidade articular (artropatia de Charcot), levando a traumas repetidos não percebidos
🏥 Guia de Tratamentos por Localização
Selecione a região afetada para conhecer as opções terapêuticas disponíveis em nossa clínica:
Principais sintomas da osteoartrose
Os sintomas geralmente evoluem gradualmente, piorando ao longo dos meses ou anos. É comum que sejam intermitentes no início, tornando-se mais persistentes posteriormente:
Dor articular (Artralgia)
Inicialmente surge após atividades prolongadas (caminhada longa, trabalho braçal) e alivia com repouso. Na fase avançada, pode persistir mesmo durante o descanso ou acordar o paciente à noite. A qualidade da dor varia: pode ser uma queimação, peso ou dor em “facada” em movimentos específicos.
Rigidez matinal ou pós-repouso
Sensação de “trava” articular ao acordar ou após períodos de imobilidade (como sentar por longo tempo). Diferentemente da artrite reumatoide (que pode levar mais de 30-60 minutos), na artrose essa rigidez geralmente dura entre 5 a 15 minutos, melhorando com movimentação suave.
Hipersensibilidade local
A articulação torna-se mais sensível à palpação (tato) ou pressão leve. Em fases inflamatórias, pode apresentar aumento de temperatura local, vermelhidão (eritema) e inchaço perceptível (edema articular ou de partes moles).
Limitação da amplitude de movimento
Dificuldade progressiva para realizar movimentos completos da articulação. Exemplos: dificuldade para estender totalmente o joelho, rodar o quadril para calçar sapatos, ou levantar os braços acima da cabeça. Isso ocorre tanto pela dor quanto pela deformidade estrutural.
Estalos e crepitação (Crepitação óssea)
Sensação audível ou tátil de “crepitar”, estalos ou atrito ao movimentar a articulação. Resulta da passagem irregular das superfícies ósseas devido à perda da camada de cartilagem. Pode ou não ser acompanhada de dor.
Deformidades visíveis
No joelho: alterações em varo (“joelho em O”) ou valgo (“joelho em X”). Nas mãos: nódulos ósseos nos dedos. No quadril: encurtamento da marcha. Essas alterações indicam estágios mais avançados da doença.
Instabilidade articular
Sensação de que a articulação “vai ceder” ou não sustenta o peso adequadamente. Comum em joelhos com comprometimento de estruturas estabilizadoras associado ao desgaste cartilaginoso.
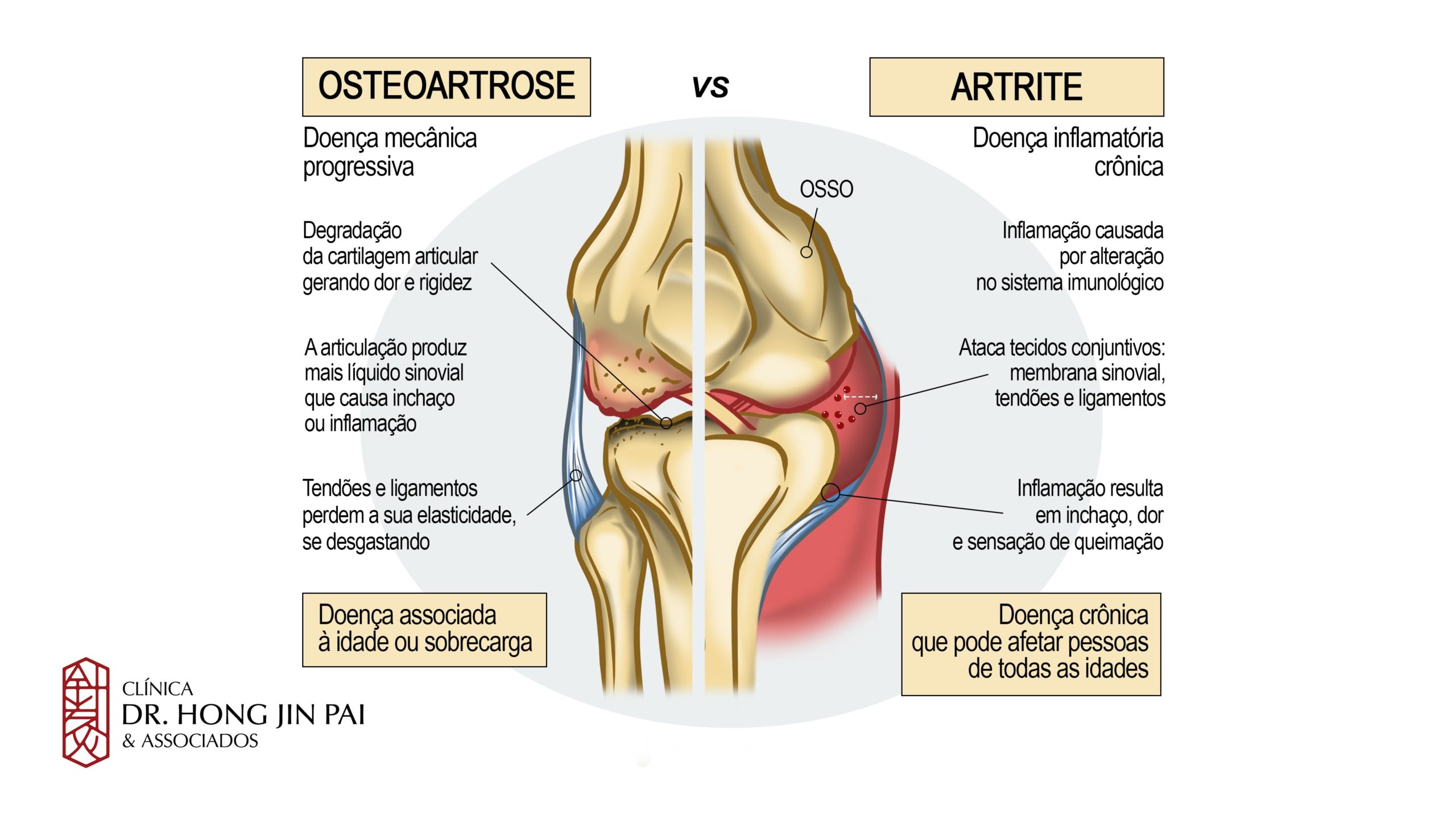
Diferenças entre osteoartrose e artrite reumatóide
Fatores de risco para osteoartrose
Diversos elementos podem aumentar a probabilidade de desenvolver a doença. Conhecê-los permite adotar medidas preventivas:
Idade avançada
O risco aumenta significativamente após os 50 anos devido à redução natural da capacidade regenerativa celular, diminuição da produção de colágeno tipo II e alterações na composição do líquido sinovial.
Sexo feminino
Mulheres apresentam maior incidência, especialmente de artrose das mãos e joelhos. Fatores hormonais (queda de estrógenos na menopausa) e diferenças anatômicas na alinhamento do quadril e joelho contribuem para essa predisposição.
Obesidade e sobrepeso
Além da sobrecarga mecânica (cada quilo extra adiciona cerca de 4kg de pressão nos joelhos), o tecido adiposo visceral produz citocinas pró-inflamatórias (interleucina-6 e fator de necrose tumoral) que aceleram a degradação cartilaginosa.
Traumas articulares prévios
Fraturas intra-articulares, lesões de meniscos ou ligamentos (como LCA no joelho), luxações ou cirurgias ortopédicas anteriores alteram a biomecânica da articulação, acelerando o desgaste em áreas específicas.
Sobrecarga ocupacional ou esportiva
Trabalhos que exigem agachamentos repetitivos, carregar peso, ou esportes de alto impacto (futebol, corrida em piso rígido) sem preparo físico adequado podem lesionar a cartilagem microscopicamente ao longo dos anos.
Predisposição genética
Estudos familiares identificam genes relacionados à produção de colágeno (COL2A1) e enzimas que degradam a matriz cartilaginosa (metaloproteinases), influenciando a velocidade do desgaste.
Deformidades ósseas congênitas
Desalinhamentos como displasia do quadril, pé plano severo, ou genu valgum (“joelho em X”) desde o nascimento distribuem a pressão articular de forma desigual.
Doenças sistêmicas
Diabetes (glicação avançada de proteínas danifica a cartilagem), hemocromatose (depósito de ferro nas articulações), acromegalia (excesso de hormônio de crescimento) e outras doenças metabólicas.
Como é feito o diagnóstico?
O diagnóstico da osteoartrose é predominantemente clínico, complementado por exames de imagem. Não existe um exame de sangue específico para a doença, o que diferencia ela de outras artrites.
Avaliação médica especializada
O médico coleta história detalhada sobre início dos sintomas, fatores de alívio/piora, história familiar e impacto funcional. O exame físico inclui inspeção (busca de deformidades), palpação (identificação de pontos dolorosos), testes de amplitude de movimento e avaliação de estabilidade articular.
Radiografia (Raio-X)
Exame inicial mais importante. Mostra o estreitamento do espaço articular (indicador indireto de perda de cartilagem), formação de osteófitos, aumento de densidade óssea subcondral (esclerose) e cistos ósseos. Em estágios iniciais, o raio-X pode ser normal, não descartando a doença.
Ressonância Magnética (RM)
Indicada quando há suspeita de lesões associadas (meniscos, ligamentos, tendões) ou quando o raio-X é inconclusivo mas os sintomas são intensos. É o único exame que visualiza diretamente a cartilagem e edema ósseo medular (lesões iniciais).
Exames laboratoriais
São úteis para excluir outras doenças: hemograma, PCR (proteína C reativa) e VHS (velocidade de hemossedimentação) avaliam inflamação sistêmica; ácido úrico descarta gota; fator reumatoide e anti-CCP descartam artrite reumatoide.
✅ Checklist de Proteção Articular Diária
Hábitos simples que retardam a progressão da artrose. Marque os que você já pratica:
Opções de tratamento disponíveis
A osteoartrose não tem cura definitiva, mas existe um arsenal terapêutico para controle da dor, melhora funcional e retardamento da progressão. O tratamento é sempre individualizado, considerando a articulação afetada, idade, comorbidades e grau de severidade:
Tratamento medicamentoso
Analgésicos (paracetamol) são primeira linha para dor leve. Anti-inflamatórios não esteroidais (AINEs) são usados para surtos inflamatórios agudos, sempre com prescrição médica devido a riscos gastrointestinais, renais e cardiovasculares. Moduladores da dor como antidepressivos tricíclicos (amitriptilina) ou anticonvulsivantes (pregabalina, gabapentina) auxiliam em casos com componente neuropático.
Infiltrações articulares
Corticoides: injeção intra-articular para crises inflamatórias agudas, proporcionando alívio rápido (contraindicado uso frequente). Ácido hialurônico: substância viscosuplementadora que melhora a lubrificação sinovial, reduz atrito e possui efeito analgésico prolongado (séries de 3-5 aplicações).
Acupuntura Médica
Técnica milenar comprovada cientificamente para modulação da dor crônica. Estimula a liberação de endorfinas e serotonina, reduzindo a sensibilização central. Na Clínica Dr. Hong Jin Pai, utilizamos acupuntura médica (realizada por médicos) como coadjuvante para reduzir o uso de medicamentos sistêmicos.
Dry Needling (Agulhamento Seco)
Técnica invasiva minimamente traumática para tratamento de pontos-gatilho miofasciais associados à artrose. Inserção de agulhas finas em músculos em contratura, promovendo relaxamento local, aumento de fluxo sanguíneo e inibição da dor referida.
Ondas de Choque (ESWT)
Terapia por ondas de choque extracorpóreas de alta energia. Estimula a neovascularização (formação de novos vasos sanguíneos), acelera o metabolismo celular e inibe os nociceptores. Indicada para artrose com componente tendinopático associado ou calcificações periarticulares.
Laser de Alta Intensidade (HILT)
Terapia fotobiomoduladora com lasers de potência superior a 500mW. Penetra profundamente nos tecidos, reduzindo a inflamação sinovial, estimulando a síntese de ATP (energia celular) e promovendo efeito analgésico duradouro. Seguro e não invasivo.
Fisioterapia Especializada
Programas individualizados de fortalecimento muscular (isométrico e excêntrico), alongamento da cápsula articular, treino proprioceptivo (equilíbrio) e hidroterapia. Em nossa clínica, realizada em salas individuais sob supervisão médica, nunca substituindo o diagnóstico médico.
RPG e Pilates
Reeducação Postural Global (RPG) para corrigir desalinhamentos que sobrecarregam a articulação. Pilates solo ou em aparelhos para fortalecimento do core e estabilização articular, respeitando os limites da condição. Sessões individuais permitem ajustes precisos conforme a evolução.
PENS (Estimulação Elétrica Percutânea)
Técnica minimamente invasiva que utiliza agulhas finas (similares à acupuntura) conectadas a estimulador elétrico. Bloqueia as vias da dor diretamente nos nervos periféricos, indicada para dores crônicas refratárias à medicação.
Mesoterapia
Infiltrações de medicamentos homeopáticos ou alopáticos na derme ou tecido subcutâneo sobre a articulação dolorosa. Promove circulação local e redução do edema periarticular.
Toxina Botulínica para Dor
Aplicação em músculos em contratura crônica associada à artrose (especialmente coluna e quadril). Reduz a contração muscular excessiva que comprime a articulação, diminuindo a dor mecânica. Efeito dura 3-6 meses.
Modificações no estilo de vida
Controle de peso (reduzir 5% do peso corporal já alivia significativamente joelhos e quadris); uso de calçados apropriados; adaptações ergonômicas no trabalho; atividades de baixo impacto (bicicleta ergométrica, natação) em vez de corrida em asfalto.
Quando considerar a cirurgia?
A intervenção cirúrgica é reservada para casos em que todas as alternativas conservadoras foram esgotadas e a qualidade de vida está severamente comprometida. Indicações incluem dor intensa persistente mesmo em repouso, limitação funcional grave (incapacidade de caminhar mais de 100 metros sem parar) ou deformidade articular progressiva.
As principais opções são:
- Osteotomia: Realinhamiento ósseo que redistribui o peso para áreas menos desgastadas da articulação. Indicada em pacientes jovens com deformidade em varo/valgo do joelho.
- Artroplastia (Prótese Total): Substituição das superfícies desgastadas por componentes de metal (liga de cromo-cobalto ou titânio) e polietileno de alta densidade. Utilizada principalmente em quadril e joelho, com taxa de sucesso superior a 90% na redução da dor.
- Artroscopia: Em casos selecionados de joelho, para remoção de corpos livres ou suavização de cartilagem irregular (condroplastia), embora seu uso seja restrito na artrose avançada.
Riscos cirúrgicos incluem infecção (1-2%), tromboembolismo venoso (prevenível com medicamentos e mobilização precoce), e soltura ou desgaste da prótese ao longo de 15-20 anos, que pode necessitar revisão cirúrgica.
Al. Jau 687 – Jardim Paulista, São Paulo/SP
Clínica de Referência em Dor com equipe do Grupo de Dor da Neurologia e Ortopedia do HC-FMUSP
Tratamentos não cirúrgicos individualizados: acupuntura médica, dry needling, fisioterapia motora, Pilates, RPG, ondas de choque, laser de alta intensidade, PENS, mesoterapia e toxina botulínica.
Mitos e Verdades sobre a Artrose
Desmistificar a doença ajuda no tratamento adequado. Separamos fatos de ficções comuns:
✔ Verdade: A artrose não tem cura, mas tem controle
Embora não exista cura definitiva, o avanço das terapias conservadoras permite que a maioria dos pacientes mantenha excelente qualidade de vida. A combinação de tratamentos físicos, medicamentosos e modificação de hábitos pode reduzir significativamente ou até eliminar os sintomas em muitos casos.
✘ Mito: Artrose é inevitável na terceira idade
Embora a prevalência aumente com a idade, muitos idosos mantêm articulações saudáveis através de peso adequado, exercícios regulares e prevenção de traumas. A idade é um fator de risco, não uma sentença.
✔ Verdade: Exercício é protetor, não causador
Atividades físicas regulares, quando adequadamente prescritas, fortalecem a musculatura estabilizadora e melhoram a nutrição da cartilagem. O problema é o excesso ou técnica incorreta, não o movimento em si. A imobilidade prolongada é mais prejudicial que o exercício moderado.
✘ Mito: Sempre devo sentir dor para ter artrose
É possível haver alterações radiológicas significativas (desgaste visível no raio-X) sem dor intensa, e vice-versa. A correlação entre achados de imagem e sintomas nem sempre é direta. O tratamento é baseado nos sintomas e limitação funcional, não apenas no exame.
✔ Verdade: Obesidade acelera o desgaste
Cada quilo a mais representa aproximadamente 4kg de sobrecarga nos joelhos durante a marcha. Além disso, a gordura visceral libera substâncias inflamatórias sistêmicas que degradam a cartilagem. A perda de peso é uma das intervenções mais eficazes para artrose de joelho e quadril.
✘ Mito: Só idosos desenvolvem artrose
Lesões traumáticas (como lesão de meniscos ou ligamentos no futebol) podem levar à artrose secundária em adultos jovens (20-40 anos). Doenças metabólicas e deformidades congênitas também podem manifestar-se precocemente.
✔ Verdade: Mulheres são mais afetadas
Especialmente após a menopausa, devido à queda dos níveis de estrogênio, que possui papel protetor na cartilagem. A prevalência em mulheres acima de 60 anos é significativamente maior que em homens da mesma faixa etária.
✘ Mito: O tratamento é apenas “tomar remédio para dor”
O manejo eficaz é multidisciplinar e inclui reabilitação física, modificações de estilo de vida, intervenções minimamente invasivas e, quando necessário, cirurgia. O objetivo não é apenas mascarar a dor, mas preservar a função articular.
Conclusão
A osteoartrose é uma condição crônica frequente, mas não deve ser vista como uma sentença de incapacidade. Com o diagnóstico precoce e o manejo adequado, combinando tratamentos medicamentosos, intervenções físicas e mudanças no estilo de vida, é perfeitamente possível manter uma vida ativa e produtiva.
A chave está na busca por especialistas experientes que possam individualizar o tratamento conforme suas necessidades específicas, articulação acometida e estágio da doença.
Clínica Dr. Hong Jin Pai
Referência em tratamento da dor em São Paulo
Al. Jau 687 – Jardim Paulista – São Paulo/SP
Atendimento individualizado em salas privativas

1 Comente
Deixe o seu comentário.
Senhores, boa tarde!
Ficou super claro a explicação.
Tive problemas com meu joelho esquerdo e foi necessário a me submeter a cirurgia de realinhamento dos ossos. Como trabalho na área técnica e dirijo muito na Grande SP a mais de 25 anos, observei que todos os finais de tarde meu joelho esquerdo ficava super inchado e doloridos. Ao observar o que poderia estar acontecendo diferente ao direito, pude observar o esforço repetitivo que exercia de acionar a embreagem varias vezes ao dia no transito caótico da cidade.
Pergunto, apos a cirurgia, terei o risco deste tratamento não ser eficaz caso eu tenha que continuar a expor esse meu joelho esquerdo a esta esforço repetitivo na mesma prática diária ou essa cirurgia de realinhamento resolveria essa questão ?
Grato pela matéria e pela atenção
Humberto.